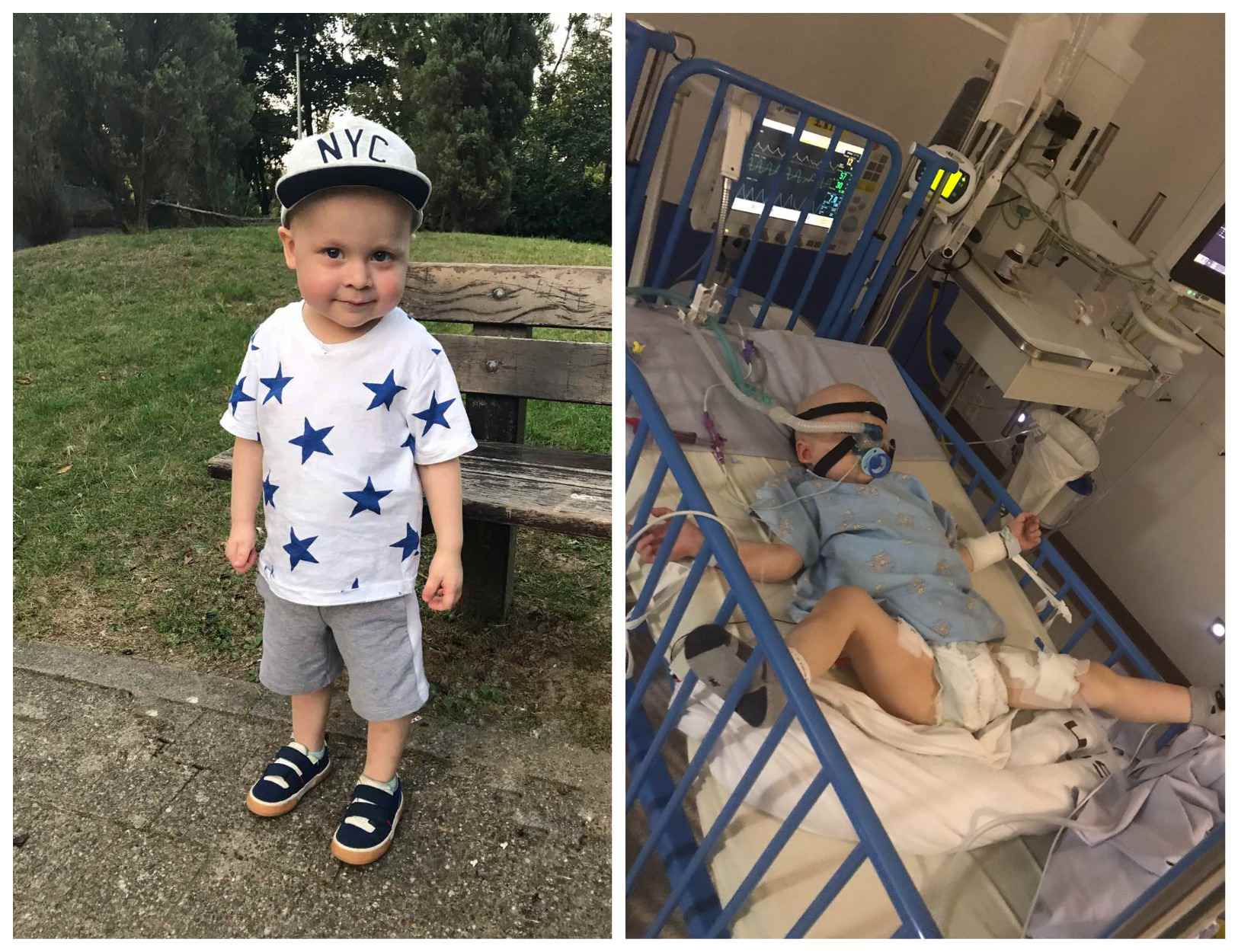
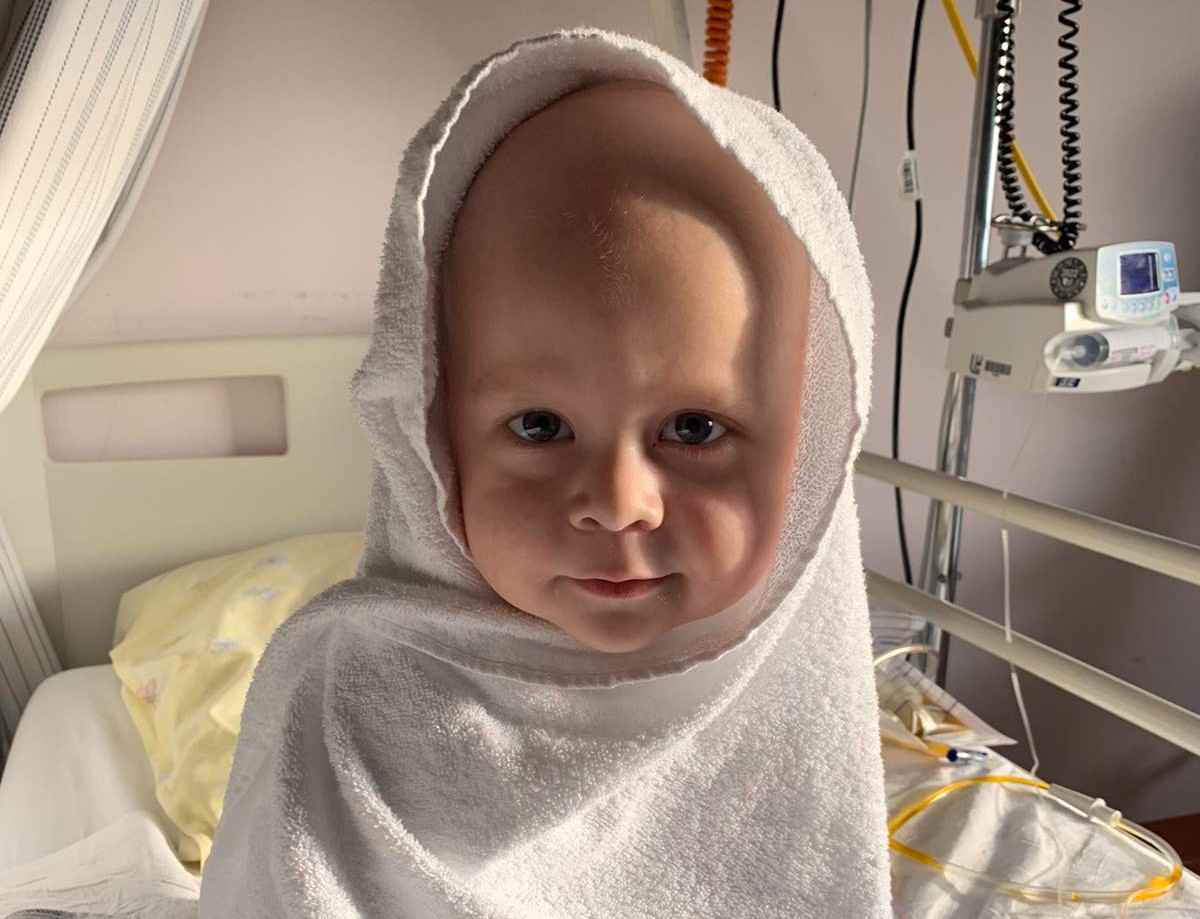
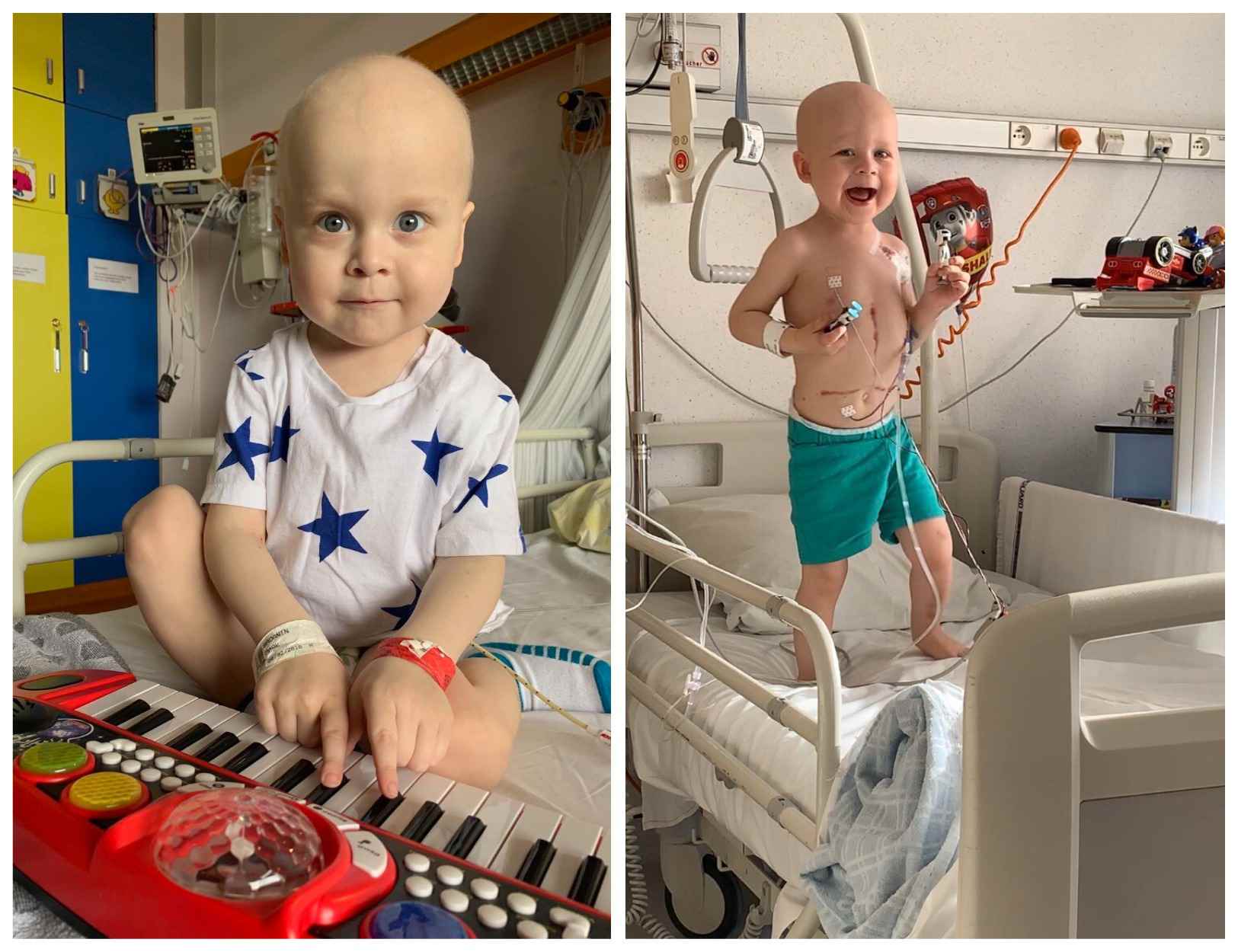
По закону детей, начиная с пяти лет, госпитализируют в белорусские больницы без взрослых. Не все родители согласны с такими правилами. Минчанка Виктория Смирнова вместе с единомышленниками создала петицию, в которой просит увеличить возраст пребывания с маленькими пациентами с 5 до 14 лет.
Сейчас родители, чьи дети старше пяти лет, могут попасть с ними больницу двумя способами. Первый: если лечащий врач посчитает, что пациенту нужен дополнительный уход, и оформит свое решение на бумаге. Второй, он же самый распространенный: если родные просто попросят разрешения остаться в палате «на птичьих правах». Врачи часто соглашаются, и тогда взрослые спят у детей в ногах, на питание не рассчитывают, держатся в тени («чтобы не выгнали»).
Автор петиции Виктория Смирнова считает, что все это в корне неправильно. И тоже ссылается на законодательство.
— В соответствии со ст.179 Кодекса о браке и семье, ребенок до 14 лет считается малолетним, а значит, имеет потребность в поддержке со стороны родителей, — говорится в петиции. — Право находиться с ребенком в учреждении здравоохранения является важным фактором, в том числе и для улучшения условий труда медперсонала.
Если родители будут рядом с больным ребенком, медики смогут эффективнее выполнять свои должностные обязанности, убеждены единомышленники Виктории. Врачам и медсестрам не придется нянчиться с юными пациентами, успокаивать их до начала и после окончания медицинских процедур. В особенности это касается ситуаций с длительной госпитализацией, когда надо сделать большое количество обследований или провести хирургическое вмешательство.
Виктория не скрывает, что она лично заинтересована в том, чтобы правила госпитализации изменились. Ее 6-летней дочери скоро предстоит сложная операция, и отвлекаться на лишние волнения по поводу того, «положат вместе в палату или откажут», маме хочется меньше всего.
— А пробыть в больнице придется долго, период восстановления может занять месяц. Там все серьезно, операция не минутная, в процессе предусмотрена остановка сердца, — рассказывает Виктория. Возвращаясь к своей инициативе, она уточняет:
— По сути, чтобы все изменилось, надо скорректировать лишь одну фразу статьи 25 закона «О здравоохранении» — о том, что потребность в дополнительном уходе за ребенком должен подтвердить лечащий врач. Но ребенок в больнице всегда нуждается в уходе. И кто его осуществит лучше близкого человека?
Виктория понимает, что на практике могут возникнуть трудности: например, в больнице для сопровождающих не хватит койко-мест. Но здесь важно предоставить само право, пусть и с оговорками в зависимости от ситуации.
Увеличение возраста выгодно всем, считает Виктория. Родители не будут волноваться и унижаться, выпрашивая возможность побыть с ребенком. А врачам — не придется рисковать, пуская родителей в палату неофициально.
— Да, многие врачи и сейчас идут навстречу родителям. Но среди них есть и нелояльные, им «посторонние» в отделении только мешают. Еще один важный момент: если родитель находится в больнице с ребенком старше пяти лет неофициально, ему не предоставляют больничный.
«На родителей жалко смотреть»
Мы пообщались с родителями, которые поддержали петицию Виктории. Их «больничные» истории уже в прошлом, но запомнились надолго.
Брестчанка Ольга Шинко попала в больницу с сыном Ваней несколько лет назад, когда тот сломал руку:
— Я очень удивилась тому, насколько наше госпитальное звено не гибкое в плане бытовых, но очень важных вещей. Начнем с того, что в машину «скорой» мне не разрешили взять коляску для ребенка, хотя у моего Вани ДЦП. До приемного отделения я тащила шестилетнего сына на руках, а во время обеда нам предложили «пройтись» до столовой.
Мать с сыном оставили в больнице на ночь. Спать Ольге предложили на одной кровати с ребенком, в ногах. Хотя «спать» это громко сказано:
— Рядом мечется сын с температурой, я боюсь шевельнуться, у него же рука повреждена. Успокаивала мысль, что мы здесь максимум на одну ночь, пока жар не спадет. Но на других родителей-соседей по палате жалко было смотреть: хронически уставшие, без нормального сна.
Отдельная тема, вспоминает Ольга, это питание.
— Мне до дому — рукой подать, но в больнице немало людей из пригорода и области. Где им взять еду, если родителям детей старше пяти лет больничный рацион не полагается? Бедные матери ходили за чипсами-йогуртами в буфет. Неужели работникам столовой жалко ложку каши наскрести? Почему нельзя эту порцию купить в конце концов? Кто-то ответит, что в столовой существуют свои нормы и расходы, но надо же смотреть на ситуацию и со стороны пациентов. Я задумалась тогда: а что если случается ЧП и, собираясь в больницу, человек деньги не возьмет? Ему воздухом питаться, если он ляжет в больницу с ребенком?
Было бы гораздо лучше, уверена Ольга, если бы медперсонал перестал смотреть на родителей, желающих остаться с детьми, как на врагов.
— Мы в таких ситуациях — соратники. Мама всегда проконтролирует, чтобы ребенок выполнил назначение врача как можно лучше, сама покормит, поухаживает, проследит за дисциплиной в конце концов. Я наблюдала, как дети толпой несутся по больничному коридору. И хорошо, что они не падали и не наделали травм. Уверена, что родитель в больнице рядом с ребенком — это помощь медикам. Хотелось бы, чтобы они со своей стороны тоже привлекали внимание к вопросу совместной госпитализации.
«Не успокоишься — выгоню маму»
У Марины Авсиевич из Минска сын попал в больницу, когда ему только исполнилось пять лет. Повод очень неприятный — урологическая операция. Врачи предупредили, что по закону Лева должен быть один, но все все же разрешили одному из родителей оставаться с ним в течение дня.
— Честно, я не представляю, как его можно было оставить. Он очень чувствительный парень. Нам даже операцию пришлось переносить несколько раз, потому что перед госпитализацией Лев вдруг заболевал — думаю, психосоматика срабатывала. А когда уже все было сделано и сын отошел от наркоза, он весь день проплакал. Нам запретили с ним быть в реанимации, и потом мой малыш рассказывал, что было слишком страшно.
Не в обиду медперсоналу, но некоторые медсестры были довольны грубы с детьми, говорит Марина:
— Их даже мое присутствие не смущало. Когда сыну меняли катетер, он заплакал. И медсестра, вместо того, чтобы подбодрить, резко сказала: «Если не успокоишься, выгоню маму». Я, конечно, не смолчала, отчеканила: «Мама никуда не уйдет».
Да и в целом многие бытовые вещи для ребенка в этом возрасте невыполнимы.
— Кто будет 5-летнему малышу помогать в туалет ходить? Особенно после операции, когда лишний шаг сделать больно? А питание приносить? С сыном в палате лежали мальчики по 10-12 лет, вот они уже способны за собой присмотреть, но не дошкольники или первоклассники.
Марина вспоминает еще одну сцену, которую наблюдала в больнице:
— Однажды я попала с младшей дочерью в «инфекционку» и видела из окна, как двое мальчишек семи-восьми лет били третьего, более младшего на вид. Я побежала за медперсоналом. О чем это говорит? В больнице нет и, наверное, не может быть воспитателей, но должны быть люди, которые присмотрят за маленькими детьми. И лучше родителей этого никто не сделает.
Что думают в больницах?
Мы решили поинтересоваться также мнением врачей о том, надо ли госпитализировать родителей с детьми старше пяти лет.
Заместитель директора по лечебной работе РНПЦ детской хирургии, врач высшей категории, кандидат медицинских науки Александр Свирский, считает этот вопрос спорным:
— В клиниках Германии, где я стажировался, родителей госпитализруют с детьми любого возраста. Я не интересовался, как там обстоят дела с оплатой больничных, но факт остается фактом. Что касается нашего центра, с просьбами о совместной госпитализации обращаются обычно родители 5-7-летних детей. Бывает, что особо чувствительные взрослые просят побыть и с 9-летними.
С одной стороны, да, нахождение родителей рядом уместно, для благоприятной психологической обстановки, чтобы больница не превратилась в место, о котором не хочется вспоминать. Любой ребенок, приходя в хирургический стационар, испытывает страх. Ему предстоят какие-то неприятные процедуры, и не все их них обезболивают. Присутствие родителей сказывалось бы благотворно. Но опять же: практика показывает, что до детей невозможно достучаться и работать с ними, если рядом стоит родитель и сам плачет — жалеет. Это очень мешает.
К тому же при нынешних условиях у нас катастрофически мало мест. Представляете, что будет, если мы в 5-6-местную палату положим еще и родителей?
— В таком случае, может, вариант с платными палатами рассмотреть? Чтобы родители ночевали по соседству.
— Нет никаких платных палат. У нас крайняя необходимость строительства нового центра. Мы никак иначе не решим вопрос с госпитализацией, не имея на то достаточной территории.
— И все же идете навстречу, госпитализируете взрослых с детьми?
— Да, оформляем. Готовится множество бумаг, подписей. Гораздо легче устроить все, когда родителям не требуется больничный лист. Если законодатель увеличит возрастной ценз, мы примем это и будем совершенно спокойно работать.
— Из-за коронавируса двери перед родителями не закроете?
— У нас сейчас закрыта плановая госпитализация. Делаем срочные. Сократили время пребывания в больнице для мелких операций. Родители, если хотят ложиться вместе с детьми, делают ПЦР-тест. Стараемся держать в палате двух взрослых от силы. Если в отделении возникает инфекция, это большая проблема: приходится переводить детей, разгружаться, проводить эпидмероприятия и снова загружаться. А сотрудники, как вы понимаете, тоже болеют, ресурсы ограничены.
Заместитель главного врача по медицинской части Витебского областного детского клинического центра Владимир Шиндеров считает, что необходимости в пересмотре законодательной базы нет. По крайней мере — сейчас.
— Нас пока все устраивает в вопросе возрастных ограничений. Нам сегодня, поверьте, не до этого. (Владимир Алексеевич имеет ввиду напряженную обстановку с коронавирусом — Прим. автора). Наши родители часто много чего хотят. Мама может пожелать быть рядом с ребенком, которому 15 лет: считает, что он не может сам себя обслужить. Но чем больше дети будут возле мамы, тем сложнее им придется в самостоятельной жизни, в том числе и в ситуации, когда они попадут в больницу. Поэтому есть ограничение в законе пятью годами — значит, так надо.
Спрашиваем о платных палатах: могут ли родители ими воспользоваться?
— Конечно, есть палаты и можно ими воспользоваться, если будут места. Мы всегда действуем, исходя из конкретной ситуации. Если необходимо, мама ложится с ребенком, и проблем нет.
В пресс-службе Минздрава отметили, что сейчас вопросы увеличения возраста детей для совместной госпитализации не рассматриваются. 19 ноября 2020 года в парламенте приняли проект закона «Об изменении законов по вопросам здравоохранения и оказания психологической помощи». Этот документ корректирует в том числе и закон «О здравоохранении». Но вопрос госпитализации детей с родителями остается без изменений
Итак, подытожим:
- По закону «О здравоохранении» родителей кладут в больницу вместе с детьми до пяти лет. Родителям с малышами до трех лет полагается питание и собственное койко-место за счет бюджета. Что касается родителей детей с трех до пяти, в статье 25 закона говорится: условия для ухода предоставляются. Правда, отсылки к бюджетным средствам нет. При госпитализации лучше сразу уточнить все нюансы.
- Родителей детей 5-14 лет (с инвалидностью — 5-18 лет) могут госпитализировать как сопровождающих, если врач посчитает, что ребенку нужен дополнительный уход. Разрешение оформят охотнее, если взрослый не нуждается в больничном листе.
- Если ребенку предстоит госпитализация, спросите, есть ли в отделении платные палаты. При наличии свободных мест родителям обычно разрешают ими воспользоваться.
А вы как считаете, с какого возраста ребенок может находиться в больнице без родителей?