В этом году Анастасия Гайса отправила сына в первый класс, и мальчик с радостью пошел на учебу. Он пока не знает, что его мама тяжело больна. Белоруска почувствовала себя плохо еще во время беременности и половину срока фактически провела в больнице. Врачи дополнительных обследований не назначали, все проблемы списывали сначала на беременность, а потом — на последствия родов. Опухоль в кишечнике обнаружили уже на 4-й стадии. Настя рассказала нам, как живет с раком, что помогает ей не отчаиваться и куда она мечтает съездить вместе с сыном.
 Источник фото: Вадим Замировский, TUT.BY
Источник фото: Вадим Замировский, TUT.BY
— Я с самого начала тщательно готовилась к беременности, сдала полный пакет анализов, делала даже онкомаркеры на предрасположенность к раку. Все было прекрасно, а вот беременность оказалась сложной, — начинает свой рассказ Настя.
Она приехала на беседу с журналистами в Минск из Гродно, взяла с собой сына, и мы пошли вместе в развлекательный центр. Кирилл каждые 10 минут подходил к маме и делился впечатлениями, а Настя волновалась: не слишком ли он вспотел, все ли ему нравится. Заметно, что у Насти с сыном очень тесная связь. Они сейчас живут вдвоем в социальной квартире, с отцом ребенка героиня разведена, но в жизни Кирилла он присутствует.
— Правда, не так много, как хотелось бы, — с небольшой грустью отмечает мама.
Семь лет назад для Насти было сложное время, которое, по прогнозам врачей, должно было закончиться вместе с беременностью. Медики объясняли приступы тошноты токсикозом, обмороки — скачками давления на фоне беременности.
Потом были роды, которые прошли абсолютно нормально, но у Насти по анализам обнаружили воспалительный процесс. Прокапали антибиотики и выписали с условием, что она будет наблюдаться по месту жительства.
— Какое-то время спустя у меня начались небольшие боли внизу живота. Я обращалась к врачам — терапевту, гинекологу. К гастроэнтерологу меня никто не отправлял, все время смотрели по-женски, все проблемы связывали с родами. Также проверили щитовидку, кардиограмму — на этом все.
 Источник фото: Вадим Замировский, TUT.BY
Источник фото: Вадим Замировский, TUT.BY
Когда ребенку исполнилось два года, Настя вышла на работу — администратором в игровом клубе. Перед этим прошла медкомиссию, и опять анализы показали воспаление.
— Врачи мне сказали: может, простыла где-то. Сказали пересдать анализ позже и написали, что все хорошо. Также для работы я проходила гинеколога каждые три месяца — тоже все отлично было. А тянущие боли остались.
Болезнь дебютировала еще до беременности
Время шло, Настя стала чувствовать себя все хуже и хуже. Слабость и высокую утомляемость какое-то время списывала на тяжелый график на работе — ночные смены. Но потом решила, что надо обследоваться всерьез.
— Пошла в частный центр, сама записалась на УЗИ брюшной полости. Меня осмотрели и нашли большие кисты на яичниках. Но как? Я же три месяца до этого была у гинеколога на обследовании. Узист сказал, что это невозможно было не увидеть. Порекомендовал срочно лечь в больницу на операцию.
На дополнительном обследовании уже в государственной больнице врачи увидели, что кисты на яичниках — это метастазы. А саму опухоль нашли в кишечнике. Именно с ней была связана и боль внизу живота, и нескончаемая рвота во время беременности. Кирилл родился в 2014 году, значит, в 2013-м, во время беременности, болезнь уже была — такой вывод сделала Настя.
— Так просто совпало в моем случае, что я была беременна. И все мои жалобы врачи списывали именно на это. Если даже там была онкология на какой-то начальной стадии, во время беременности происходит выброс гормонов. Плод растет, а вместе с ним и опухоль. Прибавьте к этому прием витаминов, скачки гормонов во время грудного вскармливания — все это было мне противопоказано.
 Источник фото: Вадим Замировский, TUT.BY
Источник фото: Вадим Замировский, TUT.BY
Какое-то время от Насти скрывали точный диагноз — дело в том, что в больнице работал ее брат. Молодой маме говорили, что опухоль доброкачественная, ее просто нужно удалить — и все будет хорошо.
— В онкологическом отделении я уже все поняла. Биопсия показала, что опухоль злокачественная. Меня прооперировали, удалили много всего. Сказали, что операция прошла хорошо, теперь нужно как можно быстрее идти на химию.
Настя говорит, что ей очень тяжело было добиться от врачей каких-либо прогнозов.
— Мне даже стадию болезни не сказали при операции. Я несколько раз заходила к врачу, спрашивала, в итоге он опустил глаза и сказал: «Настя, тебе столько всего удалили. Как ты думаешь, какая стадия? 4-я, конечно».
Прошла обследование в Израиле, все было «чисто»
Дальше начался первый протокол с химиотерапией. Настя настояла на том, чтобы проходить ее в Боровлянах под Минском, в республиканском центре. Прошла шесть курсов и каждый раз ездила в столицу из Гродно.
После этого друзья помогли Насте собрать деньги на обследование в Израиле. Там белоруске подтвердили диагноз и сделали ПЭТ — полное сканирование всего организма, которое помогает обнаружить метастазы. В Беларуси до этого Насте делали только КТ и МРТ брюшной полости.
— ПЭТ показала, что все чисто. Это был 2018 год, я не могла в это поверить, была просто счастлива! Мне сказали доделать еще несколько курсов химиотерапии и проходить обследования каждые 3 месяца.
 Источник фото: Вадим Замировский, TUT.BY
Источник фото: Вадим Замировский, TUT.BY
Но радость была недолгой, уже на следующем КТ брюшной полости спустя 3 месяца у Насти обнаружили метастазы в печени. Правда, врач-онколог тогда обнадежил, сказал, что в печени всего три маленьких очага, нужно их удалить с помощью операции, следом пройти химию — и все будет отлично.
— Утро после операции я заметила, что врач меня избегает, ничего не объясняет. Приехала моя тетя, подошла к нему с прямым вопросом, как прошла операция. Ничего хорошего не узнала. Обнаружены метастазы многочисленные по всей брюшной полости, а не только в печени, поэтому оперировать меня не было смысла. Этих метастаз даже на КТ не было видно. Меня просто «разрезали и зашили».
После этого Настю лечили уже только «химией». Более жесткими вариантами — когда приходилось лежать под капельницей по несколько суток. Переносить такое лечение непросто, и «побочки» у препаратов разные. Было время, когда выпадали волосы — пришлось коротко постричься. На другие лекарства начало «сыпать лицо». Сейчас Настя проходит пятый курс химии, и у нее побочка, связанная с работой ЖКТ. Легко набираются лишние килограммы, бывают скачки давления.
— Неделю ты чувствуешь себя отвратительно, ничего делать не можешь, и когда потихоньку становится лучше, уже надо снова на химию идти, — описывает свои ощущения героиня.
«Непривычно чувствовать себя нуждающейся»
Когда Настя уезжает на химию, на три дня Кирилла забирает его отец и отвозит своим родителям (поскольку самому нужно ходить на работу). Других близких родственников у Насти рядом нет: ее отец умер очень рано, а мама серьезно болеет и не принимает участие в ее жизни.
В остальное время белоруска сама справляется с сыном, говорит, что ее «пока рано списывать со счетов». С мужем рассталась практически сразу после рождения ребенка, поэтому привыкла рассчитывать в первую очередь на себя. Единственное, чего не хватает, это своего дохода. Непривычно чувствовать себя «нуждающейся», когда обычно неплохо зарабатывала.
— У меня сейчас нерабочая группа инвалидности, платят пенсию 245 рублей, от бывшего мужа я получаю алименты 115 рублей. Конечно, это все небольшие деньги, но работать я никак не могу. Кто меня будет каждые две недели отпускать на трое суток на химию? И еще целую неделю я в нерабочем состоянии. Мне повезло, что у меня много друзей, есть хорошие люди за границей, которые иногда высылают мне деньги.
В запасе не так много времени
Сейчас Настя полностью сосредоточена на том, что же ей делать дальше. Говорит, что всегда была оптимисткой, но ситуация у нее непростая. С ее диагнозом в Беларуси есть четыре протокола лечения (каждый год по протоколу), три из них она уже почти прошла. В резерве остается один протокол — на этом лечение будет исчерпано, ее просто отправят домой.
Беспокоит белоруску и то, что до сих пор у нее нет постоянного врача, который бы ее вел. Когда она приезжает в Боровляны на очередную консультацию, просто берет талон к тому специалисту, который свободен. Каждый раз это могут быть разные врачи.
— А что они говорят? Что можно сделать? — спрашиваем.
— Они ничего, к сожалению, не говорят. Лечат сугубо по протоколам, ни шаг влево, ни шаг вправо, никаких разговоров. Сейчас я прошла 7 курсов химии по третьему протоколу, осталось еще 5. Мне сделали КТ, в данный момент стабилизация состояния, метастазы на месте — они не стали ни больше, ни меньше. Каким будет следующий протокол (последний), я не знаю. Но уже отлично понимаю, что химия в моей ситуации не лечит. Она просто продлевает мне жизнь.
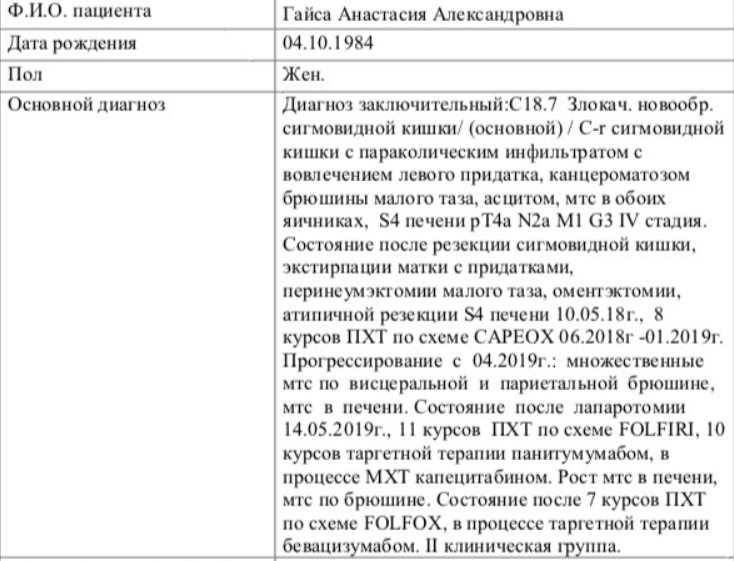
Настя осознает, что у нее в запасе немного времени, если ничего не предпринимать. Она пыталась консультироваться с разными специалистами. Известный профессор из Бреста, бегло изучив ее историю и результаты обследований, посоветовал лечь на операцию. Врачи в Боровлянах, когда Настя начинает говорить об операции, уверяют, что смысла в ней нет.
Белоруска даже писала главному онкологу России с просьбой дать совет. Он ответил ей, что консультация возможна, но на связь с их центром должен выйти ее лечащий врач. То есть это должен быть телемедицинский консилиум.
— Но у меня нет лечащего врача. Кроме того, у нас любой онколог считает, что он прав, и ему не нужны консультации. Я сейчас не знаю, что мне делать. Возможно, стоило бы связаться с врачами из Израиля. Я планировала к ним ехать весной на обследование, мне собрали деньги друзья и другие неравнодушные люди, но случился коронавирус. В итоге у меня опять рецидив, и деньги я потратила на оригинальные препараты для химиотерапии (Настя покупает один из препаратов вместо дженерика, который предоставляют бесплатно).
Растерянность — вот основное чувство, с которым сталкивается пациент с четвертой стадией рака, потому что времени остается мало, а вариантов лечения еще меньше. При этом сложить руки и просто ждать финала, Настя не может — у нее ребенок.
— Вы с Кириллом обсуждаете болезнь?
— Он знает, что мама болеет, конечно же, что я часто лежу в больнице, но не осознает, насколько страшная эта болезнь. Однажды услышал по телевизору, что собирали деньги на лечение одному мальчику, который болеет раком, там промелькнуло, что это смертельное заболевание. У Кирилла прям истерика была. Но я сказала, что у меня все будет по-другому, ты же видишь, что с мамой все хорошо.
 Источник фото: Вадим Замировский, TUT.BY
Источник фото: Вадим Замировский, TUT.BY
— Вы думали о том, что будет с мальчиком, если болезнь окажется сильнее?
— Конечно, Кирилл будет с отцом. Никто не позаботится о ребенке так, как его собственный папа. А еще у него есть бабушка и дедушка — он единственный внук, они его очень любят. Конечно, любому ребенку нужна мама. Папа — это папа, а мама — это мама, — в этот момент Настя не может сдержать слез, но быстро собирает себя «в кучу». Болезнь — это не только слезы и отчаяние, она подарила маме и мальчику много прекрасных минут, добавив осознанности в их жизнь.
— Мы больше ничего не откладываем на потом. У ребенка была мечта — он хотел собаку, и она у нас появилась. Каждое утро просыпаешься — бежит к тебе Кирилл, бежит к тебе Арчи, мы идем гулять с собакой, птички поют — я радуюсь. Если к тому же у тебя ничего не болит — вообще прекрасно. Я сейчас живу одним днем, не потому, что вообще не строю планы на будущее, просто я стараюсь как можно больше брать от каждого дня. Раньше бежишь на работу — и не замечаешь многих вещей. Сейчас как будто красок стало больше.
Настя говорит, что очень хочет поехать с сыном на море. И это не «розовая мечта» — белоруска опять же вспоминает про друзей за границей, в том же Израиле. То есть поездка для их семьи вполне реальна. Один раз она сына на море уже свозила и очень хочет, чтобы получилось еще. Нужно лишь дождаться очередной ремиссии и наметить план дальнейшего лечения.
 Источник фото: Вадим Замировский, TUT.BY
Источник фото: Вадим Замировский, TUT.BY
— Хотелось бы, конечно, чтобы все, что со мной происходило, это был сон. — отвлекается Настя. — Особенно поначалу, когда узнала диагноз, было такое: я никак не могла все это принять. Хотелось проснуться утром, открыть глаза и обо всем забыть. Но с годами я научилась во всем видеть положительные стороны и искать выход. Сейчас мне нужно понять, как действовать дальше, как быть с лечением. Это главное, что мне волнует.
Чем мы можем помочь?
В ближайшее время белоруска намерена поехать на консультацию в Россию, где удаляют метастазы методом радиохирургии. Процедура очень дорогостоящая (воздействие на один очаг — около 15 тысяч долларов). И пока у Насти нет четкого понимания, поможет ей этот метод или нет, поэтому денежный сбор она не ведет. Прежде всего она ищет поддержки от людей, которые сталкивались с подобным диагнозом у себя или у близких. Писать Насте можно на почту gaysa84@mail.ru
Если вы хотите помочь семье деньгами, можно перечислить средства на благотворительный счет. В данный момент Анастасии необходимо купить две упаковки оригинального таргетного препарата «Авастин» стоимостью 2 491,58 рублей для завершения полного курса химиотерапии.
Благотворительные счета открыты в центре банковских услуг 400 — г. Гродно, ул.Новооктябрьская, 5; УНП 100325912; МФО AKBBBY2X:
Благотворительный счет в BYN BY42 AKBB 3134 0000 1162 9402 0142 БИК AKBBBY21400 Счет BY58AKBB38193821000344000000.
Благотворительный счет в RUB BY94 AKBB 3134 0000 1163 2402 0142 БИК AKBBBY21400 Счет BY57AKBB38193821000474000000.
Благотворительный счет в EUR BY12 AKBB 3134 0000 1163 1402 0142 БИК AKBBY21400 Счет BY57AKBB38193821000474000000.
Благотворительный счет в USD BY27 AKBB 3134 0000 1163 0402 0142 БИК AKBBY21400 Счет BY57AKBB38193821000474000000.





 — Примерно каждая восьмая женщина сталкивалась с геморроем, каждая четвертая — во время беременности и каждая вторая — после родов. На это влияет в первую очередь гормональный фон: во время беременности идет гормональная перестройка, вследствие чего замедляется моторика толстой кишки, а отсюда и запоры у беременных. А если есть запоры, то есть и геморрой. Плюс само по себе механическое давление матки нарушает отток крови от дистального отдела прямой кишки, что также является предпосылкой к развитию геморроя.
— Примерно каждая восьмая женщина сталкивалась с геморроем, каждая четвертая — во время беременности и каждая вторая — после родов. На это влияет в первую очередь гормональный фон: во время беременности идет гормональная перестройка, вследствие чего замедляется моторика толстой кишки, а отсюда и запоры у беременных. А если есть запоры, то есть и геморрой. Плюс само по себе механическое давление матки нарушает отток крови от дистального отдела прямой кишки, что также является предпосылкой к развитию геморроя.











 — Маммопластику чаще всего делают женщины, у которых отсутствует свой объем молочных желез или есть выраженный птоз — опущение молочных желез. Делать эту операцию можно в любом возрасте, главное, чтобы состояние здоровья позволяло провести вмешательство, —подчеркивает хирург.
— Маммопластику чаще всего делают женщины, у которых отсутствует свой объем молочных желез или есть выраженный птоз — опущение молочных желез. Делать эту операцию можно в любом возрасте, главное, чтобы состояние здоровья позволяло провести вмешательство, —подчеркивает хирург.